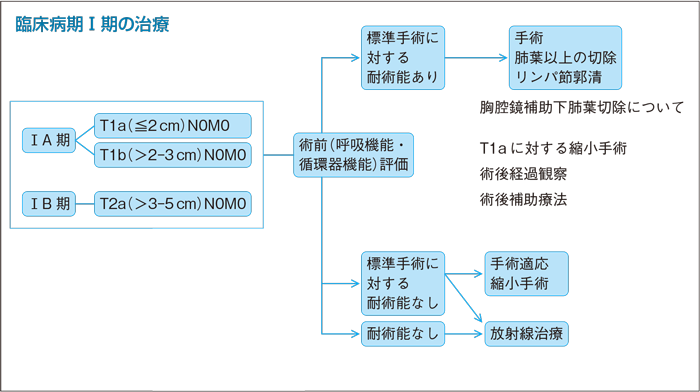
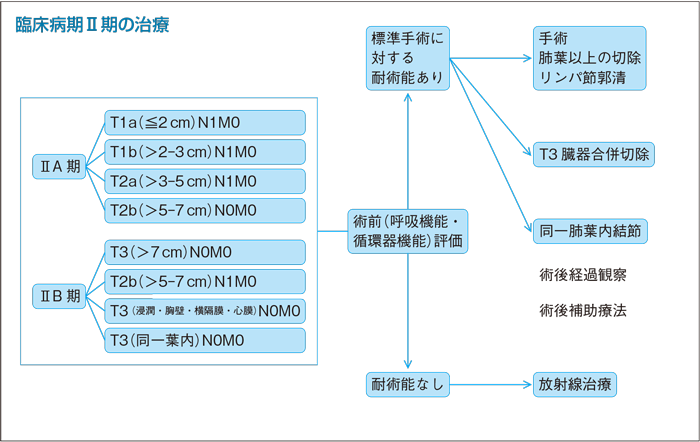
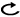1
(術前呼吸機能・循環器機能評価)

(臨床病期Ⅰ-Ⅱ期)

(臨床病期ⅢA期)

- 推 奨
- 手術適応の決定には,以下の基本的な心肺機能検査をはじめ,血液・生化学所見や年齢などを総合的に評価・検討することが必要である。
- a.呼吸機能評価(spirometry)(グレードA)
- b.循環器機能評価(安静時心電図)(グレードA)
- a.呼吸機能検査のspirometryは,拘束性障害や閉塞性障害を評価する方法として確立されている。術前肺機能評価と肺切除後のmortality,morbidityの関連については,1986年の海外からの報告があり1),その他にも術前肺機能評価との関連は検討されているが,単一の普遍的な指標はない。術後呼吸機能の評価として,術前呼吸機能評価(spirometry)と肺血流シンチグラフィを用いての予測術後肺機能は,術後実測値と良い相関を示したとの報告があり,術後予測1秒量(FEV1.0)≧800mlなどの指標が参考値として用いられている2)3)。ただし,この値も普遍的な指標ではない。
- b.術前検査としての循環器機能検査,特に安静時心電図については,基本的な機能評価として一般的に行われており,症例に応じて種々の負荷試験や超音波検査(心,血管など)などが行われている。これを推奨する根拠となる臨床試験はないものの,肺癌合同登録委員会の2004年手術例の調査では,併存疾患として負荷心電図陽性の虚血性心疾患を2.8%に認め,術後合併症として不整脈を3.3%に認めている4)。
このように,呼吸機能検査と安静時心電図については,臨床的有用性が高く,術前検査として不可欠である。
- 推 奨
- a.臨床病期Ⅰ-Ⅱ期非小細胞肺癌で外科切除可能な患者には外科切除を行うよう勧められる。(グレードA)
- b.臨床病期Ⅰ-Ⅱ期非小細胞肺癌で外科切除可能な患者に対する術式は,肺葉以上の切除を行うよう勧められる。(グレードA)
- c.臨床病期ⅠA期,最大腫瘍径2cm以下の非小細胞肺癌に対して,画像所見,病変の位置などを勘案したうえで縮小切除(区域切除または楔状切除)を行うことを考慮してもよい。(グレードC1)
- d.臨床病期Ⅰ期非小細胞肺癌で外科切除が可能であるが肺葉以上の切除が不可能な患者には,縮小切除(区域切除または楔状切除)を行うことを考慮してもよい。(グレードC1)
- e.可能な場合は気管支形成術を行うことを考慮してもよい。(グレードC1)
- a.臨床病期Ⅰ-Ⅱ期非小細胞肺癌に対して外科治療を放射線治療,または化学療法と無作為比較した臨床試験は報告されていない。外科治療が最も肺癌の治癒をもたらす治療であると考えられているのはこれまでの多くの後方視的研究による1)〜3)。肺癌外科切除11,663例の検討によれば,全体の5年生存割合は69.6%であり,臨床病期ⅠA,ⅠB,ⅡA,ⅡB期ではそれぞれ82.0%,66.1%,54.5%,46.1%であった3)。
- b.米国Lung Cancer Study Groupによって臨床病期Ⅰ期非小細胞肺癌に対する肺葉切除と縮小切除を比較したランダム化比較試験が1995年に報告された4)。この研究によると肺葉切除に比べて縮小切除は局所再発が3倍となり,予後不良の傾向が認められた。人工呼吸器を要する呼吸不全などの重症合併症は肺葉切除に多かったものの,結論としては臨床病期I期非小細胞肺癌に対する至適術式は肺葉切除であるとされた。肺葉切除と縮小切除の間で比較された手術死亡率に関する3,270例の外科切除例の検討では,両者に差は認められなかった5)。
- c.臨床病期Ⅰ期非小細胞肺癌に対する標準術式は肺葉切除であるが,これまでに2cm以下の腫瘍径である肺癌に対して縮小切除を行った研究が報告されている。1つのメタアナリシスでは肺葉切除に対して縮小切除後の予後は劣らないとしているが,それぞれの報告の対象にばらつきがあり,結果に対する解釈に注意するよう結論付けられている6)。2cm以下の肺癌に対する区域切除55例の報告では,5年生存割合81.8%,局所再発率4%と報告された7)8)。無作為ではないものの大規模な研究として567例の2cm以下の肺癌に対して肺葉切除と縮小切除(主に区域切除)を比較したものがある9)。305例の縮小切除群のうち術中にリンパ節転移が認められるか,非完全切除に終わるかなどによって一部の症例は肺葉切除に転換され,その結果230例が縮小切除群に終わった。肺葉切除群と縮小切除群の局所再発と5年生存割合はそれぞれ6.9%,4.9%,そして89.6%,89.1%とほぼ同等の成績であった。また胸部CT上,広範囲にスリガラス濃度を呈する肺癌は病理学的に非浸潤癌であることが報告されており10),この対象に縮小切除を適応する研究も報告されている11)12)。これらスリガラス濃度を呈する肺癌は局所浸潤性に乏しく,縮小切除の中でも広範囲楔状切除でも極めて良好な予後が報告されている。一方で手術後5年以降に局所再発をきたした例も報告されており,現時点ではこれらの対象に縮小切除を適応するに十分な根拠はない13)。米国の肺癌切除例807,748例についての1988〜1997年,1998年〜2004年,2005年〜2008年の3期間における検討では,縮小切除の生存が改善しているとの報告もある14)。
- d.臨床病期Ⅰ期の非小細胞肺癌で術後一秒率40%以下である低肺機能患者に対して縮小切除を行った報告によれば,32例と症例は少ないものの,肺葉切除とほぼ同等の局所再発率と予後であった15)。95例の肺葉切除不能例に対する非外科治療に関する研究では,縮小切除または放射線治療を行うことで,3年生存割合65%と報告された16)。
- e.ランダム化比較試験ではないが,腫瘍が中枢進展しているか,肺門リンパ節転移のために肺全摘または気管支形成術が可能な場合,気管支形成術後の局所コントロールは肺全摘と同等であり,かつ予後は肺全摘術と同等かそれ以上と報告されている17)18)。
- 推 奨
- a.臨床病期ⅢA期非小細胞肺癌の治療方針は呼吸器外科医を含めた集学的治療グループで検討するよう勧められる。(グレードA)
- b.臨床病期ⅢA期N2非小細胞肺癌の診断は組織学的に確認するよう勧められる。(グレードB)
- c.臨床病期ⅢA期N2非小細胞肺癌に対して外科切除単独療法を行うよう勧められる科学的根拠が明確でない。(グレードC2)
- d.臨床病期ⅢA期N2非小細胞肺癌に対して導入療法後に外科切除を行うことを考慮してもよい。(グレードC1)
- e.臨床病期ⅢA期T4N0-1非小細胞肺癌に対して外科切除を行うことを考慮してもよい。(グレードC1)
- a.臨床病期ⅢAは様々な集団に予後の観点から分けることができる母集団であり,その治療方針決定のためには呼吸器外科医を含む集学的治療チームによる治療方針の決定が勧められる1)。
- b.大規模な後方視的研究で11,663例の肺癌切除例に関する検討が行われた2)3)。このうち800例が臨床病期ⅢA期N2非小細胞肺癌と診断されたが,病理学的にN2と診断された症例は436例(54.5%)にとどまった。病理学的にN0,N1と診断された症例はそれぞれ271例(34%),75例(9%)であった。つまり,およそ44%の症例では臨床病期N2というのがoverdiagnosisであったことになる。cN0-1であれば遠隔転移がない可能性が高く,少なからず外科切除の恩恵を被る可能性の高い集団である。したがってN2の組織学的診断をつけることが勧められる。
- c.臨床病期ⅢA期N2非小細胞肺癌に対する外科治療単独により得られる5年生存割合は6〜15%と報告されている4)〜9)。また導入化学療法後の手術において有意に予後を改善するという報告もある9)。一方で臨床病期ⅢA期N2非小細胞肺癌に対する化学放射線療法では同時照射の場合5年生存割合は16%10),最近の別の研究では17.5〜19.8%と報告されており11),外科治療の単独適応は勧めるだけの根拠はない。
- d.ⅢA期N2非小細胞肺癌に対して外科切除を行う意義に関して北米で研究がなされた。化学放射線療法のあとに外科切除を加える群と加えない群を無作為に比較したものである12)。Primary endpointである全生存割合においていずれの研究でも外科切除によって改善を認めなかった。このため集学的治療に外科切除を加えることに明確な根拠はないといえる。North America Intergroup 0139では導入化学放射線療法後の外科切除は高い局所制御率を示したものの,致死的な合併症が多く,結果的に化学放射線療法群と同等の生存割合であった。しかしながらその後の探索的検討によると肺葉切除で完全切除された集団では予後良好の傾向が認められた12)。
- e.T4N0-1非小細胞肺癌に対する外科治療後の合併症は極めて高く,慎重に選択された患者にのみ適応されるべきである。上大静脈合併切除後の致命的合併症発生率は5〜15%であり,5年生存割合は約20%である13)〜15)。分岐部切除後の致命的合併症は約20%であり,5年生存割合は15%程度である16)〜18)。
- 1)Gass GD, Olsen GN. Preoperative pulmonary function testing to predict postoperative morbidity and mortality.Chest. 1986; 89(1): 127-35. (IV)
- 2)Olsen GN, Block AJ, Tobias JA. Prediction of postpneumonectomy pulmonary function using quantitative macroaggregate lung scanning. Chest. 1974; 66(1): 13-6. (IV)
- 3)Wernly JA, DeMeester TR, Kirchner PT, et al. Clinical value of quantitative ventilation-perfusion lung scans in the surgical management of bronchogenic carcinoma. J Thorac Cardiovasc Surg. 1980; 80(4): 535-43. (IV)
- 4)Sawabata N, Fujii Y, Asamura H, et al. Lung cancer in Japan: Analysis of lung cancer registry cases resected in 2004. Jpn J Lung Cancer. 2010; 50(7): 875-88. (IV)
- 1)Asamura H, Goya T, Koshiishi Y, et al. A Japanese Lung Cancer Registry study: prognosis of 13,010 resected lung cancers. J Thorac Oncol. 2008; 3(1): 46-52. (IV)
- 2)Goya T, Asamura H, Yoshimura H, et al. Prognosis of 6644 resected non-small cell lung cancers in Japan: A Japanese lung cancer registry study. Lung Cancer. 2005; 50(2): 227-34. (IV)
- 3)Sawabata N, Miyaoka E, Asamura H, et al. Japanese lung cancer registry study of 11,663 surgical cases in 2004: demographic and prognosis changes over decade. J Thorac Oncol. 2011; 6(7): 1229-35. (IV)
- 4)Ginsberg RJ, Rubinstein LV. Randomized trial of lobectomy versus limited resection for T1 N0 non-small cell lung cancer. Lung Cancer Study Group. Ann Thorac Surg. 1995; 60(3): 615-22; discussion 622-3. (II)
- 5)Watanabe S, Asamura H, Suzuki K, et al. Recent results of postoperative mortality for surgical resections in lung cancer. Ann Thorac Surg. 2004; 78(3): 999-1002. (IV)
- 6)Nakamura H, Kawasaki N, Taguchi M, et al. Survival following lobectomy vs limited resection for stage I lung cancer: a meta-analysis. Br J Cancer. 2005; 92(6): 1033-7. (I)
- 7)Tsubota N, Ayabe K, Doi O, et al. Ongoing prospective study of segmentectomy for small lung tumors. Study Group of Extended Segmentectomy for Small Lung Tumor. Ann Thorac Surg. 1998; 66(5): 1787-90. (IV)
- 8)Yoshikawa K, Tsubota N, Kodama K, et al. Prospective study of extended segmentectomy for small lung tumors: the final report. Ann Thorac Surg. 2002; 73(4): 1055-8. (IV)
- 9)Okada M, Koike T, Higashiyama M, et al. Radical sublobar resection for small-sized non-small cell lung cancer: a multicenter study. J Thorac Cardiovasc Surg. 2006; 132(4): 769-75. (III)
- 10)Suzuki K, Koike T, Asakawa T, et al. A prospective radiological study of thin-section computed tomography to predict pathological noninvasiveness in peripheral clinical IA lung cancer (Japan Clinical Oncology Group 0201). J Thorac Oncol. 2011; 6(4): 751-6. (IV)
- 11)Yamato Y, Tsuchida M, Watanabe T, et al. Early results of a prospective study of limited resection for bronchioloalveolar adenocarcinoma of the lung. Ann Thorac Surg. 2001; 71(3): 971-4. (IV)
- 12)Yoshida J, Nagai K, Yokose T, et al. Limited resection trial for pulmonary ground-glass opacity nodules: fifty-case experience. J Thorac Cardiovasc Surg. 2005; 129(5): 991-6. (IV)
- 13)Yoshida J, Ishii G, Yokose T, et al. Possible delayed cut-end recurrence after limited resection for ground-glass opacity adenocarcinoma, intraoperatively diagnosed as Noguchi type B, in three patients. J Thorac Oncol. 2010; 5(4): 546-50. (IV)
- 14)Yendamuri S, Sharma R, Demmy M, et al. Temporal trends in outcomes following sublobar and lobar resections for small (≤ 2cm) non-small cell lung cancers--a Surveillance Epidemiology End Results database analysis. J Surg Res. 2013; 183(1): 27-32. (IV)
- 15)Martin-Ucar AE, Nakas A, Pilling JE, et al. A case-matched study of anatomical segmentectomy versus lobectomy for stage I lung cancer in high-risk patients. Eur J Cardiothorac Surg. 2005; 27(4): 675-9. (III)
- 16)Hsie M, Morbidini-Gaffney S, Kohman LJ, et al. Definitive treatment of poor-risk patients with stage I lung cancer: a single institution experience. J Thorac Oncol. 2009; 4(1): 69-73. (III)
- 17)Deslauriers J, Grégoire J, Jacques LF, et al. Sleeve lobectomy versus pneumonectomy for lung cancer: a comparative analysis of survival and sites or recurrences. Ann Thorac Surg. 2004; 77(4): 1152-6. (III)
- 18)Okada M, Yamagishi H, Satake S, et al. Survival related to lymph node involvement in lung cancer after sleeve lobectomy compared with pneumonectomy. J Thorac Cardiovasc Surg. 2000; 119(4 Pt 1): 814-9. (III)
- 1)Ruckdeschel JC. Combined modality therapy of non-small cell lung cancer. Semin Oncol. 1997; 24(4): 429-39. (IV)
- 2)Sawabata N, Miyaoka E, Asamura H, et al. Japanese lung cancer registry study of 11,663 surgical cases in 2004: demographic and prognosis changes over decade. J Thorac Oncol. 2011; 6(7): 1229-35. (IV)
- 3)Yoshino I, Yoshida S, Miyaoka E, et al. Surgical outcome of stage IIIA- cN2/pN2 non-small-cell lung cancer patients in Japanese lung cancer registry study in 2004. J Thorac Oncol. 2012; 7(5): 850-5. (IV)
- 4)Andre F, Grunenwald D, Pignon JP, et al. Survival of patients with resected N2 non-small-cell lung cancer: evidence for a subclassification and implications. J Clin Oncol. 2000; 18(16): 2981-9. (IV)
- 5)Martini N, Flehinger BJ, Zaman MB, et al. Results of resection in non-oat cell carcinoma of the lung with mediastinal lymph node metastases. Ann Surg. 1983; 198(3): 386-97. (IV)
- 6)Naruke T, Goya T, Tsuchiya R, et al. The importance of surgery to non-small cell carcinoma of lung with mediastinal lymph node metastasis. Ann Thorac Surg. 1988; 46(6): 603-10. (IV)
- 7)Pearson FG, DeLarue NC, Ilves R, et al. Significance of positive superior mediastinal nodes identified at mediastinoscopy in patients with resectable cancer of the lung. J Thorac Cardiovasc Surg. 1982; 83(1): 1-11. (IV)
- 8)Suzuki K, Nagai K, Yoshida J, et al. The prognosis of surgically resected N2 non-small cell lung cancer: the importance of clinical N status. J Thorac Cardiovasc Surg. 1999; 118(1): 145-53. (IV)
- 9)Okada M, Tsubota N, Yoshimura M, et al. Induction therapy for non-small cell lung cancer with involved mediastinal nodes in multiple stations. 2000. Chest. 2009; 136(5 Suppl): e30. (IV)
- 10)Furuse K, Fukuoka M, Kawahara M, et al. Phase III study of concurrent versus sequential thoracic radiotherapy in combination with mitomycin, vindesine, and cisplatin in unresectable stage III non-small-cell lung cancer. J Clin Oncol. 1999; 17(9): 2692-9 (II)
- 11)Yamamoto N, Nakagawa K, Nishimura Y, et al. Phase III study comparing second- and third-generation regimens with concurrent thoracic radiotherapy in patients with unresectable stage III non-small-cell lung cancer: West Japan Thoracic Oncology Group WJTOG0105. J Clin Oncol. 2010; 28(23): 3739-45. (II)
- 12)Albain KS, Swann RS, Rusch VW, et al. Radiotherapy plus chemotherapy with or without surgical resection for stage III non-small-cell lung cancer: a phase III randomised controlled trial. Lancet. 2009; 374(9687): 379-86. (II)
- 13)Spaggiari L, Magdeleinat P, Kondo H, et al. Results of superior vena cava resection for lung cancer. Analysis of prognostic factors. Lung Cancer. 2004; 44(3): 339-46. (IV)
- 14)Suzuki K, Asamura H, Watanabe S, et al. Combined resection of superior vena cava for lung carcinoma: prognostic significance of patterns of superior vena cava invasion. Ann Thorac Surg. 2004; 78(4): 1184-9; discussion 1184-9. (IV)
- 15)Hsu CP, Hsu NY, Chen CY. Surgical experience in treating T4 lung cancer: its resectability, morbidity, mortality and prognosis. Eur J Surg Oncol. 1996; 22(2): 171-6. (IV)
- 16)Grunenwald DH, André F, Le Péchoux C, et al. Benefit of surgery after chemoradiotherapy in stage IIIB (T4 and/or N3) non-small cell lung cancer. J Thorac Cardiovasc Surg. 2001; 122(4): 796-802. (IV)
- 17) Lucchi M, Viti A, Melfi F, et al. IIIB-T4 non-small cell lung cancer: indications and results of surgical treatment. J Cardiovasc Surg (Torino). 2007; 48(3): 369-74. (IV)
- 18)Pitz CC, Brutel de la Rivière A, van Swieten HA, et al. Results of surgical treatment of T4 non-small cell lung cancer. Eur J Cardiothorac Surg. 2003; 24(6): 1013-8. (IV)

- 推 奨
- 切除可能な非小細胞肺癌に対しては,肺門縦隔リンパ節の郭清を行い,病理学的評価を行うように勧められる。(グレードB)
リンパ節の評価には,リンパ節を周囲脂肪組織とともに一塊として摘出する系統的リンパ節郭清,原発部位により郭清範囲を省略する選択的リンパ節郭清,任意のリンパ節のみ摘出するサンプリングなどが挙げられるが,本邦での明確な定義はない。
リンパ節郭清とサンプリングを比較したランダム化試験1)〜3)を引用した848例の小規模なメタアナリシスの結果,リンパ節郭清による予後の改善が証明された(HR 0.78, 95%CI:0.65-0.93)4)。しかし,最近発表されたAmerican College of Surgery Oncology Group(ACSOG)がT1-2N0-1(肺門部リンパ節を除く)症例を対象に行った系統的リンパ節郭清とサンプリングのランダム化比較試験では,系統的リンパ節郭清群vs系統的サンプリング群の生存期間中央値と無再発5年生存率はそれぞれ,8.5年vs 8.1年,68%vs 69%で,系統的リンパ節郭清による有意な改善は認められなかった5)。また系統的リンパ節郭清の手術時間はサンプリングに比べ,15分程度長いに過ぎず,術後の合併症発生率や手術関連死亡率にも差がなかった。
よって,リンパ節郭清の予後に寄与する科学的根拠は明確ではない。一方,ACSOGのランダム化比較試験にてサンプリングではN2の4%が見落とされており6),正確な病理病期の決定のためにはリンパ節郭清を行うように勧められるためグレードBとした。
- 1)Izbicki JR, Passlick B, Pantel K, et al. Effectiveness of radical systematic mediastinal lymphadenectomy in patients with resectable non-small cell lung cancer: results of a prospective randomized trial. Ann Surg. 1998; 227(1): 138-44. (II)
- 2)Sugi K, Nawata K, Fujita N, et al. Systematic lymph node dissection for clinically diagnosed peripheral non-small-cell lung cancer less than 2cm in diameter. World J Surg. 1998; 22(3): 290-4. (II)
- 3)Wu Yl, Huang ZF, Wang SY, et al. A randomized trial of systematic nodal dissection in resectable non-small cell lung cancer. Lung Cancer. 2002; 36(1): 1-6. (II)
- 4)Wright G, Manser RL, Byrnes G, et al. Surgery for non-small cell lung cancer: systematic review and meta-analysis of randomised controlled trials. Thorax. 2006; 61(7): 597-603. (I)
- 5)Darling GE, Allen MS, Decker PA, et al. Randomized trial of mediastinal lymph node sampling versus complete lymphadenectomy during pulmonary resection in the patient with N0 or N1 (less than hilar) non-small cell carcinoma: results of the American College of Surgery Oncology Group Z0030 Trial. J Thorac Cardiovasc Surg. 2011; 141(3): 662-70. (II)
- 6)Allen MS, Darling GE, Pechet TT, et al. Morbidity and mortality of major pulmonary resections in patients with early-stage lung cancer: initial results of the randomized, prospective ACOSOG Z0030 trial. Ann Thorac Surg. 2006; 81(3): 1013-9. (II)

- 推 奨
- a.臨床病期T3N0-1M0の胸壁浸潤非小細胞肺癌には,胸壁合併切除術を行うよう勧められる。(グレードB)
- b.横隔膜,心膜に浸潤した臨床病期T3N0-1M0非小細胞肺癌には,それぞれの合併切除を行うことを考慮してもよい。(グレードC1)
- a.肺癌取扱い規約(第7版,2010年)には,胸壁浸潤はpT3a:壁側胸膜まで浸潤,pT3b:胸内筋膜まで浸潤,pT3c:肋骨または胸壁軟部組織まで浸潤,と区別されており,胸壁合併切除術には壁側胸膜切除術と骨性胸壁切除術がある。胸壁合併切除術の手術死亡率は0〜7.8%で1)〜6),合併症発生率は19〜44%と報告されている1)〜3)。胸壁合併切除術を施行した肺癌の予後因子として,完全切除,リンパ節転移,胸壁浸潤の程度が挙げられている。完全切除症例は不完全切除症例より予後が良好である3)〜6)。胸壁浸潤肺癌334例の検討で,完全切除例(n=175)の5年生存率が32%であったのに対し,非完全切除例(n=94)では4%と報告されている4)。完全切除可能であれば壁側胸膜切除と骨性胸壁切除の差はないとする報告が多い3)4)7)8)。リンパ節転移に関しては,pN0症例の5年生存率は25〜67%であるのに対し,pN1では症例数が少ないものの20〜100%,pN2症例では6.2〜20.5%と報告されている1)〜8)。日本肺癌登録合同委員報告では胸壁浸潤407例の5年生存率はpN0 49.1% (n=299),pN1 36.5%(n=43),pN2 20.5%(n=65)で,pN2がpN0に比較して有意に予後不良であった8)。胸壁浸潤の程度に関しては,壁側胸膜のみの浸潤例が胸壁軟部組織や骨性胸郭浸潤例より良好であるという報告もあるが1)5),pN0症例では胸壁浸潤の程度は予後に影響しない報告されている8)。なお,上記文献はいずれも術後病理病期で記載されており,臨床病期で検討されている論文はない。本症を対象とした手術以外の治療法との直接の比較試験はないが,他の治療法との差異は明かであるため臨床病期T3N0-1M0症例の胸壁合併切除術は推奨グレードBとした。ただし,縦隔リンパ節転移を有すると考えられる症例,特に術前病理検査にてN2と判明した症例については,その予後不良が予測されることより,手術単独療法は施行すべきではない。
- b.横隔膜合併切除例の5年生存率は19〜42.6%であり8)〜11),手術死亡率は1.6〜4.4%10)12),合併症発生率は14.7%と報告されている12)。横隔膜切除術を施行した肺癌の予後に影響する因子として,完全切除10)12),リンパ節転移の有無9)10)がある。JCOG肺癌外科グループの報告では,完全切除例の5年生存率は22.6%であったのに対し,非完全切除例では0%,またリンパ節転移に関しては,pN0の5年生存率は28%であるのに対して,pN1では20%,pN2では0%であった10)。最近の日本肺癌登録合同委員報告では横隔膜浸潤31例の5年生存率は42.6%,pN0(n=22)で55.0%と比較的良好であった8)。心膜合併切除例の5年生存率は15.1〜54.2%であり8)11)13),pT3に限れば比較的良好な報告もある。しかし91例の心膜浸潤症例の後方視的研究では,全体の5年生存率15.1%と予後不良であった13)。うち32例が心膜単独浸潤(T3)で59例は肺静脈,心房浸潤(T4)を伴っていたが,T3,T4間に予後の差を認めなかった。N0は12例(13.2%)N1は31例(34.1%), N2は48例(52.8%)と,心膜浸潤症例ではリンパ節転移の頻度が極めて高く,肺全摘の頻度も高かった。なお,上記文献はいずれも術後病理病期で記載されており,臨床病期で検討されている論文はない。臨床病期T3N0-1M0横隔膜,心膜浸潤肺癌切除例の予後は,最近の報告で改善はみられるものの依然不良であり,推奨グレードはC1とした。ただし,縦隔リンパ節転移を有すると考えられる症例,特に術前病理検査にてN2と判明した症例については,その予後不良が予測されることより,手術単独療法は施行すべきではない。
- 1)Facciolo F, Cardillo G, Lopergolo M, et al. Chest wall invasion in non-small cell lung carcinoma: a rationale for en bloc resection. J Thorac Cardiovasc Surg. 2001; 121(4): 649-56. (IV)
- 2)Burkhart HM, Allen MS, Nichols FC 3rd, et al. Results of en bloc resection for bronchogenic carcinoma with chest wall invasion. J Thorac Cardiovasc Surg. 2002; 123(4): 670-5. (IV)
- 3)Matsuoka H, Nishio W, Okada M, et al. Resection of chest wall invasion in patients with non-small cell lung cancer. Eur J Cardiothorac Surg. 2004; 26(6): 1200-4. (IV)
- 4)Downey RJ, Martini N, Rusch VW, et al. Extent of chest wall invasion and survival in patients with lung cancer. Ann Thorac Surg. 1999; 68(1): 188-93. (IV)
- 5)Magdeleinat P, Alifano M, Benbrahem C, et al. Surgical treatment of lung cancer invading the chest wall: results and prognostic factors. Ann Thorac Surg. 2001; 71(4): 1094-9. (IV)
- 6)Pitz CC, Brutel de la Rivière A, Elbers HR, et al. Surgical treatment of 125 patients with non-small cell lung cancer and chest wall involvement. Thorax. 1996; 51(8): 846-50. (IV)
- 7)Doddoli C, D'Journo B, Le Pimpec-Barthes F, et al. Lung cancer invading the chest wall: a plea for en-bloc resection but the need for new treatment strategies. Ann Thorac Surg. 2005; 80(6): 2032-40. (IV)
- 8)Kawaguchi K, Miyaoka E, Asamura H, et al. Modern surgical results of lung cancer involving neighboring structures: a retrospective analysis of 531 pT3 cases in a Japanese Lung Cancer Registry Study. J Thorac Cardiovasc Surg. 2012; 144(2): 431-7. (IV)
- 9)Rocco G, Rendina EA, Meroni A, et al. Prognostic factors after surgical treatment of lung cancer invading the diaphragm. Ann Thorac Surg. 1999; 68(6): 2065-8. (IV)
- 10)Yokoi K, Tsuchiya R, Mori T, et al. Results of surgical treatment of lung cancer involving the diaphragm. J Thorac Cardiovasc Surg. 2000; 120(4): 799-805. (IV)
- 11)Sakakura N, Mori S, Ishiguro F, et al. Subcategorization of resectable non-small cell lung cancer involving neighboring structures. Ann Thorac Surg. 2008; 86(4): 1076-83. (IV)
- 12)Riquet M, Porte H, Chapelier A, et al. Resection of lung cancer invading the diaphragm. J Thorac Cardiovasc Surg. 2000; 120(2): 417-8. (IV)
- 13)Riquet M, Grand B, Arame A, et al. Lung cancer invading the pericardium: quantum of lymph nodes. Ann Thorac Surg. 2010; 90(6): 1773-7. (IV)
- 推 奨
- 同一肺葉内結節で転移(PM1)もしくは多発肺癌を疑うcN0症例においては,手術を行うよう勧められる。(グレードB)
転移を有する非小細胞肺癌に対する手術の有無についての比較臨床試験は行われていない。
肺癌登録合同委員会で登録された1994年の肺癌手術症例7,408例のうち,6,525例の非小細胞肺癌の解析(ver. 6)が行われ,同一肺葉内転移(PM1)317例,他肺葉転移(PM2)128例の予後解析が報告された1)。5年生存率は,PM0(n=6,080)55.1%に対し,PM1は26.8%,PM2は22.5%であった。PM1症例について,リンパ節転移の有無別に解析すると,N0, N1, N2症例での5年生存率は,45.8%,25.3%,11.1%であり,N0群とN1群(P=0.0176),N1群とN2群(P=0.0114)に有意差が認められた1)。同様に40例以上の解析がなされた報告では,PM1の術後5年生存率は30%〜58%と報告され2)〜9),特にリンパ節転移陰性症例では概ね50%以上であることが報告され5)〜6),比較的予後が期待できる集団と考えられる。
これらは術後の病理病期での解析であるが,術前検査において同一肺葉内転移が疑われる症例において,手術の結果その結節が転移でない場合も少なからず認められ10),正確な診断のためにも手術が勧められる。また,多発癌との鑑別が困難なこともあり,リンパ節転移のない症例においては,手術を行うよう勧められる。これらは比較試験ではなく,エビデンスレベルとしてはIVであるが,肺癌登録合同委員会から出された大規模な後方視的観察研究の臨床的有用性は高く,推奨グレードBとした。
なお,リンパ節転移を有すると考えられる症例,特に術前検査にて組織学的N2と判明した症例については,その予後不良が予測されることより,手術単独療法は施行すべきではない。
- 1)Nagai K, Sohara Y, Tsuchiya R, et al. Prognosis of resected non-small cell lung cancer patients with intrapulmonary metastases. J Thorac Oncol. 2007; 2(4): 282-6. (IV)
- 2)Fukuse T, Hirata T, Tanaka F, et al. Prognosis of ipsilateral intrapulmonary metastases in resected nonsmall cell lung cancer. Eur J Cardiothorac Surg. 1997; 12(2): 218-23. (IV)
- 3)Okumura T, Asamura H, Suzuki K, et al. Intrapulmonary metastasis of non-small cell lung cancer: a prognostic assessment. J Thorac Cardiovasc Surg. 2001; 122(1): 24-8. (IV)
- 4)Naruke T, Tsuchiya R, Kondo H, et al. Prognosis and survival after resection for bronchogenic carcinoma based on the 1997 TNM-staging classification: the Japanese experience. Ann Thorac Surg. 2001; 71(6): 1759-64. (IV)
- 5)Port J1, Korst RJ, Lee PC, et al. Surgical resection for multifocal (T4) non-small cell lung cancer: is the T4 designation valid? Ann Thorac Surg. 2007; 83(2): 397-400. (IV)
- 6)Zell JA, Ou SH, Ziogas A, et al. Survival improvements for advanced stage nonbronchioloalveolar carcinoma-type nonsmall cell lung cancer cases with ipsilateral intrapulmonary nodules. Cancer. 2008; 112(1): 136-43. (IV)
- 7)Trousse D, D'Journo XB, Avaro JP, et al. Multifocal T4 non-small cell lung cancer: a subset with improved prognosis. Eur J Cardiothorac Surg. 2008; 33(1): 99-103. (IV)
- 8)Pennathur A, Lindeman B, Ferson P, et al. Surgical resection is justified in non-small cell lung cancer patients with node negative T4 satellite lesions. Ann Thorac Surg. 2009; 87(3): 893-9. (IV)
- 9)Lee JG, Lee CY, Kim DJ, et al. Non-small cell lung cancer with ipsilateral pulmonary metastases: prognosis analysis and staging assessment. Eur J Cardiothorac Surg. 2008; 33(3): 480-4. (IV)
- 10)Kunitoh H, Eguchi K, Yamada K, et al. Intrapulmonary sublesions detected before surgery in patients with lung cancer. Cancer. 1992; 70(7): 1876-9. (IV)

- 推 奨
- 他肺葉内結節で肺内転移(PM2, 3)を疑う症例においては,手術を勧める科学的根拠が明確でない。(グレードC2)
肺癌登録合同委員会で登録された1994年の非小細胞肺癌6,525例(ver. 6)のうち,同一肺葉内転移(PM1)317例,他肺葉転移(PM2)128例の5年生存率は,PM0(n=6080)55.1%に対し,PM1は26.8%,PM2は22.5%であった。PM2を除いたM1症例の5年生存率は20.5%であり,PM2症例と有意差は認められなかった(P=0.434)1)。また,その他の報告においても,他肺葉の肺内転移(PM2, 3)の症例に対する切除成績は,PM1に比較し予後不良である報告が多く2)〜4),手術を勧める科学的根拠は明確でない。
多発肺癌と肺内転移の鑑別診断基準には,多くの論文においてMartini and Melamedの基準が用いられている5)。複数の後方視的検討で縦隔リンパ節転移がない症例については5年生存率が29〜53%と比較的良好な成績の報告もある6)〜7)。しかしながら,術前診断において特に同じ組織型の場合には,転移との鑑別は必ずしも容易ではない。近年の遺伝子診断技術の向上により,臨床的鑑別診断に加え,分子生物学的診断によるclonalityの評価がなされつつあるが8)〜12),確立するには至っていない。
- 1)Nagai K, Sohara Y, Tsuchiya R, et al. Prognosis of resected non-small cell lung cancer patients with intrapulmonary metastases. J Thorac Oncol. 2007; 2(4): 282-6. (IV)
- 2)Fukuse T, Hirata T, Tanaka F, et al. Prognosis of ipsilateral intrapulmonary metastases in resected nonsmall cell lung cancer. Eur J Cardiothorac Surg. 1997; 12(2): 218-23. (IV)
- 3)Okumura T, Asamura H, Suzuki K, et al. Intrapulmonary metastasis of non-small cell lung cancer: a prognostic assessment. J Thorac Cardiovasc Surg. 2001; 122(1): 24-8. (IV)
- 4)Zell JA, Ou SH, Ziogas A, et al. Survival improvements for advanced stage nonbronchioloalveolar carcinoma-type nonsmall cell lung cancer cases with ipsilateral intrapulmonary nodules. Cancer. 2008; 112(1): 136-43. (IV)
- 5)Martini N, Melamed MR. Multiple primary lung cancers. J Thorac Cardiovasc Surg. 1975; 70(4): 606-12. (IV)
- 6)Fabian T, Bryant AS, Mouhlas AL, et al. Survival after resection of synchronous non-small cell lung cancer. J Thorac Cardiovasc Surg. 2011; 142(3): 547-53. (IV)
- 7)Shah AA, Barfield ME, Kelsey CR, et al. Outcomes after surgical management of synchronous bilateral primary lung cancers. Ann Thorac Surg. 2012; 93(4): 1055-60. (IV)
- 8)Chang YL, Wu CT, Lin SC, et al. Clonality and prognostic implications of p53 and epidermal growth factor receptor somatic aberrations in multiple primary lung cancers. Clin Cancer Res. 2007; 13(1): 52-8. (V)
- 9)Girard N, Ostrovnaya I, Lau C, et al. Genomic and mutational profiling to assess clonal relationships between multiple non-small cell lung cancers. Clin Cancer Res. 2009; 15(16): 5184-90. (V)
- 10)Shimizu S, Yatabe Y, Koshikawa T, et al. High frequency of clonally related tumors in cases of multiple synchronous lung cancers as revealed by molecular diagnosis. Clin Cancer Res. 2000; 6(10): 3994-9. (V)
- 11)Huang J, Behrens C, Wistuba I, et al. Molecular analysis of synchronous and metachronous tumors of the lung: impact on management and prognosis. Ann Diagn Pathol. 2001; 5(6): 321-9. (V)
- 12)Hiroshima K, Toyozaki T, Kohno H, et al. Synchronous and metachronous lung carcinomas: molecular evidence for multicentricity. Pathol Int. 1998; 48(11): 869-76. (V)

- 推 奨
- 臨床病期Ⅰ期非小細胞肺癌に対する胸腔鏡補助下肺葉切除は,科学的根拠は十分ではないが行うことを考慮してもよい。(グレードC1)
胸腔鏡補助下手術(video-assisted thoracic surgery;VATS)の定義には様々な解釈がある(下記参照)。本項ではアプローチ手技を問わず胸腔鏡を用い肺葉切除したものをVATS肺葉切除術として取り扱った。臨床病期Ⅰ期非小細胞肺癌に対するVATS肺葉切除術については,小規模ではあるが2つのランダム化比較試験が報告されている。1つは臨床病期I期の非小細胞肺癌55例についてランダム化割り付けを行い,標準開胸肺葉切除(n=30),またはVATS肺葉切除(n=25)を比較したものであるが,手術時間,出血量,ドレーン留置期間,在院日数,術後疼痛に関しては両群間で有意差はなかった1)。他方は臨床病期IA期非小細胞肺癌100例を標準開胸肺葉切除(n=52)とVATS肺葉切除(n=48)に分けて比較したところ,郭清リンパ節個数,リンパ節転移頻度,再発率,5年全生存率では両群間に差を認めなかったとの報告である2)。この2つのランダム化比較試験と19の非ランダム化試験のメタアナリシスの結果が報告され,VATSと開胸手術では手術時間,出血量,ドレーン留置期間,在院日数,肺瘻の遷延,不整脈,肺炎,手術死亡,局所再発の頻度に有意な差はなかった3)。しかしながら,VATS群のほうが有意に遠隔転移が少なく5年生存率も良好であったため,早期非小細胞肺癌患者に対してVATSによる肺葉切除術は適切な手技であると結論付けた。
前方視的研究としては,VATS肺葉切除術の妥当性を検討した多施設共同試験(CALGB39802)の結果が報告されている4)。1998年から2001年に3cm以下の肺癌128例が集積され,VATS肺葉切除術が完遂されたものは86.5%(96例)であった。30日以内の手術死亡は3例(2.7%)でVATS手技に関連するものは無いことから,VATS肺葉切除は受け入れられると結論した。
多施設における解析としてSociety of Thoracic Surgeons(STS)データベースをもととしたVATSと開胸手術の比較が報告されている5)。2002年から2007年の手術例6,323例を後方視的に解析している。死亡率の差はないものの合併症発生率,即ち術後不整脈,再挿管,輸血,在院日数,ドレナージ期間は開胸手術群に比べてVATS群で有意に少なかった。その他の後方視的な報告として,臨床病期IA期非小細胞肺癌に対する肺葉切除術後の再発と第2癌の発生をVATS群520例と開胸群652例で比較検討したものがある6)。年齢,病期,性別,組織型,腫瘍存在部位,同時多発癌を調整した場合にはVATS群で再発が有意に少なかった(オッズ比;0.65,P=0.01)。その他の比較的大規模な検討でも心房細動,無気肺,肺瘻,肺炎などの術後合併症の頻度がVATSで少なく,胸腔ドレーン挿入期間,術後在院日数が短いとの報告がみられる7)〜9)。
臨床病期Ⅰ期非小細胞肺癌に対するVATS肺葉切除術について混乱を生じているのは,VATSアプローチの定義自体があいまいな点である。そのアプローチにはモニター視のみの完全鏡視下と,直視を併用するもの,いわゆるHybrid VATSがある10)。皮切長,皮切の数,肋間開大(開胸器併用)の有無など様々な方法が施設毎に採用され,完全鏡視下であっても手術の質向上のために直視下触診を用いるものもある。その手術成績などについては,その区別なく論じられている場合がほとんどである。さらにVATSが開胸手術に比較して,予後,侵襲性,安全性に関して,同等ないし優れていると肯定的な研究は多いものの,これらの報告の多くは単施設の後方視的な解析に基づくものであり,十分な症例数を有したランダム化比較試験はなく,確定的な結論は出ていない。VATSアプローチの定義が難しいため,今後も大規模なランダム化比較試験の実施は困難であると予想される。2009年の日本胸部外科学会年次調査結果によれば,肺癌に対する23,520例の全肺葉切除術の50%以上,12,008例にVATS肺葉切除術が施行されている11)。このように臨床病期Ⅰ期非小細胞肺癌に対するVATS肺葉切除術は,実地医療の場ではランダム化比較試験を経ずに頻用されており,その推奨グレードをC1とした。
- 1)Kirby TJ, Mack MJ, Landreneau RJ, et al. Lobectomy--video-assisted thoracic surgery versus muscle-sparing thoracotomy. A randomized trial. J Thorac Cardiovasc Surg. 1995; 109(5): 997-1002. (II)
- 2)Sugi K, Kaneda Y, Esato K. Video-assisted thoracoscopic lobectomy achieves a satisfactory long-term prognosis in patients with clinical stage IA lung cancer. World J Surg. 2000; 24(1): 27-30. (II)
- 3)Yan TD, Black D, Bannon PG, et al. Systematic review and meta-analysis of randomized and nonrandomized trials on safety and efficacy of video-assisted thoracic surgery lobectomy for early-stage non-small-cell lung cancer. J Clin Oncol. 2009; 27(15): 2553-62. (I)
- 4)Swanson SJ, Herndon JE 2nd, D'Amico TA, et al. Video-assisted thoracic surgery lobectomy: report of CALGB 39802--a prospective, multi-institution feasibility study. J Clin Oncol. 2007; 25(31): 4993-7. (III)
- 5)Paul S, Altorki NK, Sheng S, et al. Thoracoscopic lobectomy is associated with lower morbidity than open lobectomy: a propensity-matched analysis from the STS database. J Thorac Cardiovasc Surg. 2010; 139(2): 366-78. (IV)
- 6)Flores RM, Ihekweazu UN, Rizk N, et al. Patterns of recurrence and incidence of second primary tumors after lobectomy by means of video-assisted thoracoscopic surgery (VATS) versus thoracotomy for lung cancer. J Thorac Cardiovasc Surg. 2011; 141(1): 59-64. (IV)
- 7)Yamamoto K, Ohsumi A, Kojima F, et al. Long-term survival after video-assisted thoracic surgery lobectomy for primary lung cancer. Ann Thorac Surg. 2010; 89(2): 353-9. (IV)
- 8)Villamizar NR, Darrabie MD, Burfeind WR, et al. Thoracoscopic lobectomy is associated with lower morbidity compared with thoracotomy. J Thorac Cardiovasc Surg. 2009; 138(2): 419-25. (IV)
- 9)McKenna RJ Jr, Houck W, Fuller CB. Video-assisted thoracic surgery lobectomy: experience with 1,100 cases. Ann Thorac Surg. 2006; 81(2): 421-5. (IV)
- 10)Okada M, Sakamoto T, Yuki T, et al. Hybrid surgical approach of video-assisted minithoracotomy for lung cancer: significance of direct visualization on quality of surgery. Chest. 2005; 128(4): 2696-701. (IV)
- 11)Committee for Scientific Affairs, Sakata R, Fujii Y, Kuwano H. Thoracic and cardiovascular surgery in Japan during 2009: annual report by the Japanese Association for Thoracic Surgery. Gen Thorac Cardiovasc Surg. 2011; 59(9): 636-67. (IV)
- 推 奨
- a.外科切除後の非小細胞肺癌に対しては定期的な経過観察を行うよう勧められる。(グレードB)
- b.非小細胞肺癌術後の患者には禁煙と禁煙の支援が強く勧められる。
- a.肺癌術後経過観察は科学的根拠に則り,経済的影響を十分に考慮しながら行う必要がある。しかし臨床研究の結果に乏しく科学的根拠に基づいた観察法は示されていない。
肺癌術後再発予後は経過観察法,すなわちintensiveに経過を追うかどうかによっては改善されないとの報告がなされている1)〜3)。Virgoらの1995年の論文は単一施設でintensive群とnonintensive群を後方視的に解析した研究であるが,intensive群の方がnonintensive群に比べ0.53年生存期間が延長していたものの,有意差はなかった2)。一方でintensiveに経過観察した場合,生存率が改善するとの報告4)もある。さらにintensiveな経過観察により他疾患の治療が容易になるとの立場もある3)。しかし肺癌完全切除後に無症状で再発が発見される症例は9.2%,さらに治療が行われたのが全体のわずか3%未満という結果から,無症状症例に積極的なスクリーニングを行うのは,費用対効果の面からも必要ないとの研究もある3)。
明確に推奨する根拠はないものの術後経過観察は日常診療としてなされ,患者のニーズが明確に存在する。また受診による術後合併症の発見,患者の状態の把握,精神的支援などの側面もある。さらに異時多発癌は病理病期I期においても1.99/100人年で発生し,切除例の予後は非切除例より良好であった(P=0.003)との報告5)があり,その点も考慮し推奨グレードをBにした。経過観察期間に関しては5年以降では再発は減少6)し,予後は良好7)との報告がある一方で,スリガラス陰影を呈する肺癌でも5年以降に再発したとの報告8)もあり,今後の検討を要する。
CTについては海外の複数のガイドラインではCTを推奨しており9)〜11),経過観察には低線量らせんCTが有用との報告12)や,半年毎に胸部CTを行った群の予後が良好であったとの報告13)があるが,術後経過観察における術後CTの予後に対する影響は明らかではない。 PETについても術後再発の検出に有用か否か検討が不十分である14)15)。 - b.術後の禁煙については強固なエビデンスは存在しないが,禁煙は肺癌のみならず,あらゆる疾患の予防のためにも,肺癌学会として強く推奨する。
- 1)Walsh GL, O'Connor M, Willis KM, et al. Is follow-up of lung cancer patients after resection medically indicated and cost-effective? Ann Thorac Surg. 1995; 60(6): 1563-70. (IV)
- 2)Virgo KS, McKirgan LW, Caputo MC, et al. Post-treatment management options for patients with lung cancer. Ann Surg. 1995; 222(6): 700-10. (IV)
- 3)Younes RN, Gross JL, Deheinzelin D. Follow-up in lung cancer: how often and for what purpose? Chest. 1999; 115(6): 1494-9. (IV)
- 4)Westeel V, Choma D, Clément F, et al. Relevance of an intensive postoperative follow-up after surgery for non-small cell lung cancer. Ann Thorac Surg. 2000; 70(4): 1185-90. (IV)
- 5)Rice D, Kim HW, Sabichi A, et al. The risk of second primary tumors after resection of stage I nonsmall cell lung cancer. Ann Thorac Surg. 2003; 76(4): 1001-7. (IV)
- 6)Okada M, Nishio W, Sakamoto T, et al. Long-term survival and prognostic factors of five-year survivors with complete resection of non-small cell lung carcinoma. J Thorac Cardiovasc Surg 2003; 126: 558-62. (IV)
- 7)Martini N, Rusch VW, Bains MS, et al. Factors influencing ten-year survival in resected stages I to IIIa non-small cell lung cancer. J Thorac Cardiovasc Surg. 1999; 117(1): 32-8. (IV)
- 8)Yoshida J, Ishii G, Yokose T, et al. Possible delayed cut-end recurrence after limited resection for ground-glass opacity adenocarcinoma, intraoperatively diagnosed as Noguchi type B, in three patients. J Thorac Oncol. 2010; 5(4): 546-50. (V)
- 9)Crinò L, Weder W, van Meerbeeck J, et al. Early stage and locally advanced (non-metastatic) non-small-cell lung cancer: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up. Ann Oncol. 2010; 21 Suppl 5: v103-15. (VI)
- 10)National Comprehensive Cancer Network. Guidelines for surveillance following therapy for non-small cell lung cancer Ver 2.2013. Available at: www.nccn.com. (VI)
- 11)Colt HG, Murgu SD, Korst RJ, et al. Follow-up and surveillance of the patient with lung cancer after curative-intent therapy: Diagnosis and management of lung cancer, 3rd ed: American College of Chest Physicians evidence-based clinical practice guidelines. Chest 2013; 143: (5 Suppl): e437S-e454S. (VI)
- 12)Chiu CH, Chern MS, Wu MH, et al. Usefulness of low-dose spiral CT of the chest in regular follow-up of postoperative non-small cell lung cancer patients: Preliminary report.J Thorac Cardiovasc Surg. 2003; 125(6): 1300-5. (IV)
- 13)Nakamura R, Kurishima K, Kobayashi N, et al. Postoperative follow-up for patients with non-small cell lung cancer. Onkologie. 2010; 33(1-2): 14-8. (IV)
- 14)Weder W, Schmid RA, Bruchhaus H, et al. Detection of extrathoracic metastases by positron emission tomography in lung cancer. Ann Thorac Surg. 1998; 66(3): 886-93. (IV)
- 15)Cho S, Lee EB. A follow-up of integrated positron emission tomography/computed tomography after curative resection of non-small-cell lung cancer in asymptomatic patients.J Thorac Cardiovasc Surg. 2010; 139(6): 1447-51. (IV)

- 推 奨
- 切除可能な低悪性度肺腫瘍(カルチノイド,粘表皮癌,腺様嚢胞癌)は,非小細胞肺癌に準じた外科治療を行うよう勧められる。(グレードA)
カルチノイドについてはInternational Association for the Study of Lung Cancer(IASLC)のデータベースから集積した513例の手術症例で,5年,10年生存率が各々pN0で92%,84%,pN1で68%,54%,pN2で64%,0%であった1)。またSurveillance Epidemiology and End Results(SEER)のデータベースから集積した1,437例の手術症例では,5年生存率がpN0で92%,pN1で81%,pN2で74%であった1)。カルチノイドに対する手術療法は,非小細胞肺癌の同じ病期のものと比較しても成績が良好である。Garcia-Yusteらの手術症例の報告2)では,定型的カルチノイド569例の5年生存率は,pN0で97%,pN1で100%,pN2で100%,非定型カルチノイド92例での5年生存率は,pN0で83%,pN1で61%,pN2で60%でカルチノイドに比し非定型カルチノイドの予後は不良であった。術式については,1973年から2006年までに集積した3,478例の後方視的研究で中間生存期間は,肺葉切除以上群で84カ月,縮小手術群で67カ月で,propensity scoreを用いた解析では定型的カルチノイドであれば縮小手術も許容できるとの報告もある3)。また2000年から2007年までの3,270例の解析によれば,定型的カルチノイド3,084例,非定型カルチノイド186例に対し肺葉切除1,669例,縮小手術784例が行われ,多変量解析で疾患特異的生存において縮小手術は肺葉切除に対して非劣性が示された4)。しかし前方視的研究でカルチノイドにおける縮小手術の有用性は確立されていない。
粘表皮癌は肺癌全体の0.1〜0.2%を占める稀な腫瘍である。組織学的に低悪性度腫瘍,高悪性度腫瘍に分類される5)。一般的に低悪性度のものは予後良好で,高悪性度のものは予後不良とされている。Vadaszらは低悪性度腫瘍5例の5年生存率は80%,高悪性度腫瘍では44%にリンパ節転移が認められ,5年生存率は31%であったと報告している6)。またChinら7)は完全切除症例の10年生存率は87.5%であったのに対し,不完全切除症例では長期生存は認められなかったと報告している。
腺様嚢胞癌は完全切除での5年生存率が73〜91%と報告され8)〜10),後方視的研究ではあるが手術例は非切除例よりも良好な成績で,さらに不完全切除の場合でも非切除例より予後が良好であり,完全切除と差がないとする報告もある9)10)。
これらの腫瘍は前方視的比較試験の結果がないものの,一般に手術が行われており推奨グレードをAとした。
- 1)Travis WD, Giroux DJ, Chansky K, et al. The IASLC Lung Cancer Staging Project: proposals for the inclusion of broncho-pulmonary carcinoid tumors in the forthcoming (seventh) edition of the TNM Classification for Lung Cancer. J Thorac Oncol. 2008; 3(11): 1213-23. (IV)
- 2)García-Yuste M, Matilla JM, Cueto A, et al. Typical and atypical carcinoid tumours: analysis of the experience of the Spanish Multi-centric Study of Neuroendocrine Tumours of the Lung. Eur J Cardiothorac Surg. 2007; 31(2): 192-7. (IV)
- 3)Yendamuri S, Gold D, Jayaprakash V, et al. Is sublobar resection sufficient for carcinoid tumors? Ann Thorac Surg. 2011; 92(5): 1774-9. (IV)
- 4)Fox M, Van Berkel V, Bousamra M 2nd, et al. Surgical management of pulmonary carcinoid tumors: sublobar resection versus lobectomy. Am J Surg. 2013; 205(2): 200-8. (IV)
- 5)Yousem SA, Hochholzer L. Mucoepidermoid tumors of the lung. Cancer. 1987 15; 60(6): 1346-52. (V)
- 6)Vadasz P, Egervary M. Mucoepidermoid bronchial tumors: a review of 34 operated cases. Eur J Cardiothorac Surg. 2000; 17(5): 566-9. (V)
- 7)Chin CH, Huang CC, Lin MC, et al. Prognostic factors of tracheobronchial mucoepidermoid carcinoma--15 years experience. Respirology. 2008; 13(2): 275-80. (V)
- 8)Regnard JF, Fourquier P, Levasseur P. Results and prognostic factors in resections of primary tracheal tumors: a multicenter retrospective study. The French Society of Cardiovascular Surgery. J Thorac Cardiovasc Surg. 1996; 111(4): 808-13. (V)
- 9)Maziak DE, Todd TR, Keshavjee SH, et al. Adenoid cystic carcinoma of the airway: thirty-two-year experience. J Thorac Cardiovasc Surg. 1996; 112(6): 1522-31. (V)
- 10)Kanematsu T, Yohena T, Uehara T, et al. Treatment outcome of resected and nonresected primary adenoid cystic carcinoma of the lung. Ann Thorac Cardiovasc Surg. 2002; 8(2): 74-7. (V)