Ⅳ期の非小細胞肺がんの患者さんに対して使用されるがん治療薬には,抗がん剤(細胞傷害性抗がん薬)(Q41,42参照),分子標的治療薬(Q43,44参照),免疫チェックポイント阻害薬(Q45,46参照)があります。がんの組織型(扁平上皮がんか非扁平上皮がんか),がん細胞もしくは血液中のがん細胞由来の遺伝子を用いた遺伝子検査の結果(Q10,12参照),がん組織を用いたPD‒L1タンパクの発現状況などを参考にして,それぞれの患者さんに適した治療を選択します(Q10参照)。こうした個々の患者さんに合わせた個別化医療が行われます。
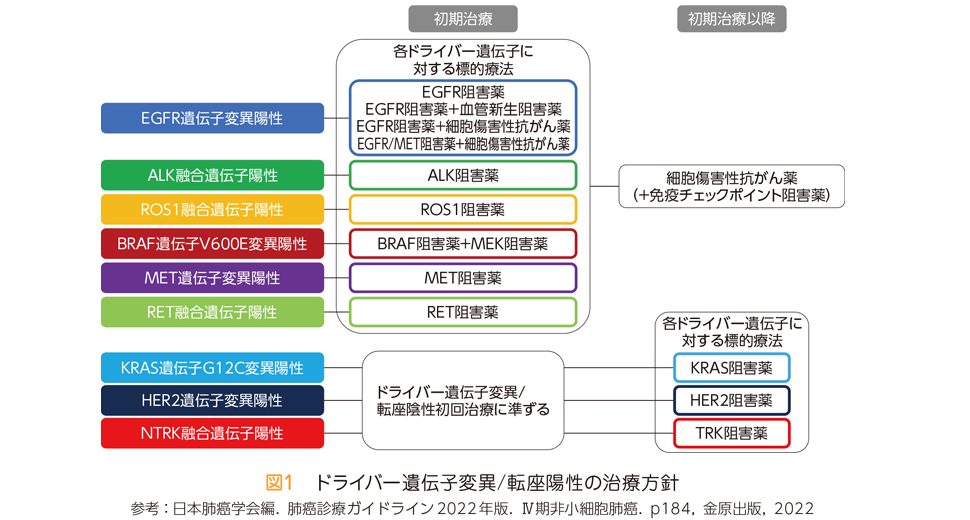
治療薬の選択において,最も重要な情報は「ドライバー遺伝子の変異や転座の有無」です(Q10,43参照)。がん細胞もしくは血液中のがん細胞由来の遺伝子を用いた遺伝子検査でドライバー遺伝子に変異や転座が確認された際には,分子標的治療薬を用いた治療が優先して行われます(Q43参照)。多くの薬剤は初回治療で使用しますが,KRAS遺伝子変異やHER2遺伝子変異,NTRK融合遺伝子に対する分子標的治療薬は二次治療以降で使用されます。
EGFRの遺伝子変異に関しては,変異の種類を考慮して治療薬を選択する場合もあります。オシメルチニブ以外のEGFR阻害薬で治療を行い,効かなくなった場合には,効かなくなった原因の遺伝子異常(耐性遺伝子)が認められた場合にはオシメルチニブによる治療を行います。詳しくは担当医とよくご相談ください。
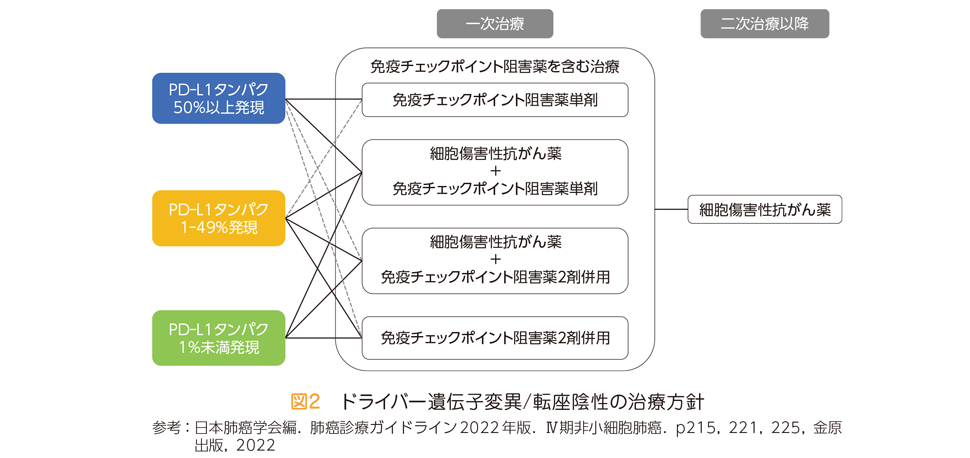
非小細胞肺がんと診断された時点で,ドライバー遺伝子の変異や転座とともにがん細胞表面のPD‒L1タンパクの発現状況が確認されます。ドライバー遺伝子の変異や転座が確認されず,かつPD‒L1タンパクの発現状況が高い場合には,免疫チェックポイント阻害薬の効果が期待されます。そのため,主に免疫チェックポイント阻害薬単独もしくは抗がん剤と免疫チェックポイント阻害薬の併用療法が選択されます。
ドライバー遺伝子の変異や転座が確認されず,PD‒L1タンパクの発現がない,もしくは発現が低い場合には主に抗がん剤と免疫チェックポイント阻害薬や免疫チェックポイント阻害薬同士の併用療法などが選択されます。
免疫チェックポイント阻害薬と併用する抗がん剤はがんの組織型により選択します。また,全身状態や合併症のために,免疫チェックポイント阻害薬の投与を避けたほうがよい場合は,細胞傷害性抗がん薬のみの投与が行われる場合もあります。
大まかな治療選択の流れを図1,2に示しますが,年齢,パフォーマンスステータス(Q28参照),肝機能や腎機能,合併症などをもとに担当医がそれぞれの患者さんに適した治療を提案します。図1,2のとおりの治療が受けられない可能性もあります。抗がん剤の選択に関しては,十分に担当医と話し合って,自身の治療に対する希望も考慮して選択し,納得したうえで治療を受けることが重要です。